13 mituri despre chimioterapie

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Chimioterapia este un tratament esențial în lupta împotriva cancerului, dar în jurul său persistă numeroase mituri și neînțelegeri care pot crea confuzie și anxietate în rândul pacienților și familiilor acestora. Dr. Ana Maria Tebeica, medic specialist oncologie la Spitalul OncoFort Ploiești, ne oferă o privire clară asupra a 13 mituri comune despre chimioterapie.
Acest articol își propune să demonteze aceste concepții greșite, să ofere informații precise și să ajute pacienții să înțeleagă mai bine ce implică cu adevărat chimioterapia. Prin abordarea acestor mituri, ne dorim să sprijinim pacienții în procesul lor de informare și să le oferim instrumentele necesare pentru a face alegeri bine fundamentate în călătoria lor către recuperare.
1. Chimioterapia doare
Este un mit frecvent întâlnit, dar care necesită o clarificare. Deși chimioterapia în sine poate provoca disconfort sau efecte secundare, durerea resimțită de pacienți este adesea rezultatul complicațiilor cauzate de tumorile canceroase. Tumorile pot crește în dimensiune și pot comprima structuri adiacente, generând dureri în funcție de localizare. De exemplu, o tumoră care apasă pe un organ vital poate afecta funcția acestuia, cum ar fi o tumoră situată pe os, care poate provoca durere la mișcare, sau o tumoră care afectează stomacul, ce poate genera disconfort alimentar. Prin urmare, este important ca pacienții să discute deschis despre orice durere pe care o simt cu echipa lor medicală, pentru a găsi soluții adecvate.
2. Chimioterapia sau cancerul sunt contagioase
Este esențial să subliniem că cancerul nu este o boală contagioasă. Nu se transmite de la o persoană la alta, așa cum fac infecțiile virale sau bacteriene. De asemenea, chimioterapia, care este un tratament utilizat pentru a combate cancerul, nu afectează interacțiunile sociale. Persoanele care primesc chimioterapie pot avea relații și pot socializa fără a risca să transmită boala. Această concepție greșită poate conduce la stigmatizare și izolare pentru pacienți, ceea ce este contrar nevoii lor de suport emoțional și social.
3. Chimioterapia este doar sub formă de perfuzie
Aceasta este o altă idee greșită care poate induce confuzie. Chimioterapia nu se limitează doar la administrarea intravenoasă prin perfuzii. Tratamentul oncologic poate fi administrat în diverse forme, inclusiv sub formă de comprimate orale, injecții subcutanate sau intramusculare, și implanturi. Aceasta diversitate în modalitățile de administrare permite personalizarea tratamentului în funcție de tipul de cancer, stadiul bolii și caracteristicile individuale ale pacientului, oferind astfel o abordare mai flexibilă și adaptată nevoilor fiecărei persoane.
4. Toate tipurile de chimioterapie provoacă căderea părului
Este o percepție greșită că toate chimioterapiile provoacă căderea părului. De fapt, nu toate tipurile de chimioterapie au acest efect, iar severitatea acestuia variază semnificativ în funcție de medicamentele utilizate. Anumite regimuri de chimioterapie sunt mai cunoscute pentru efectele lor asupra părului, cum ar fi cele care vizează cancerul de sân sau limfomul, dar altele pot provoca doar o subțiere ușoară sau nu au niciun impact asupra părului deloc. De asemenea, reacțiile la tratament sunt individuale, iar unele persoane pot experimenta căderea părului, în timp ce altele nu. Este important ca pacienții să discute cu medicul lor despre așteptările și posibilele efecte secundare, inclusiv despre opțiunile de gestionare a căderii părului, cum ar fi perucile sau eșarfele.
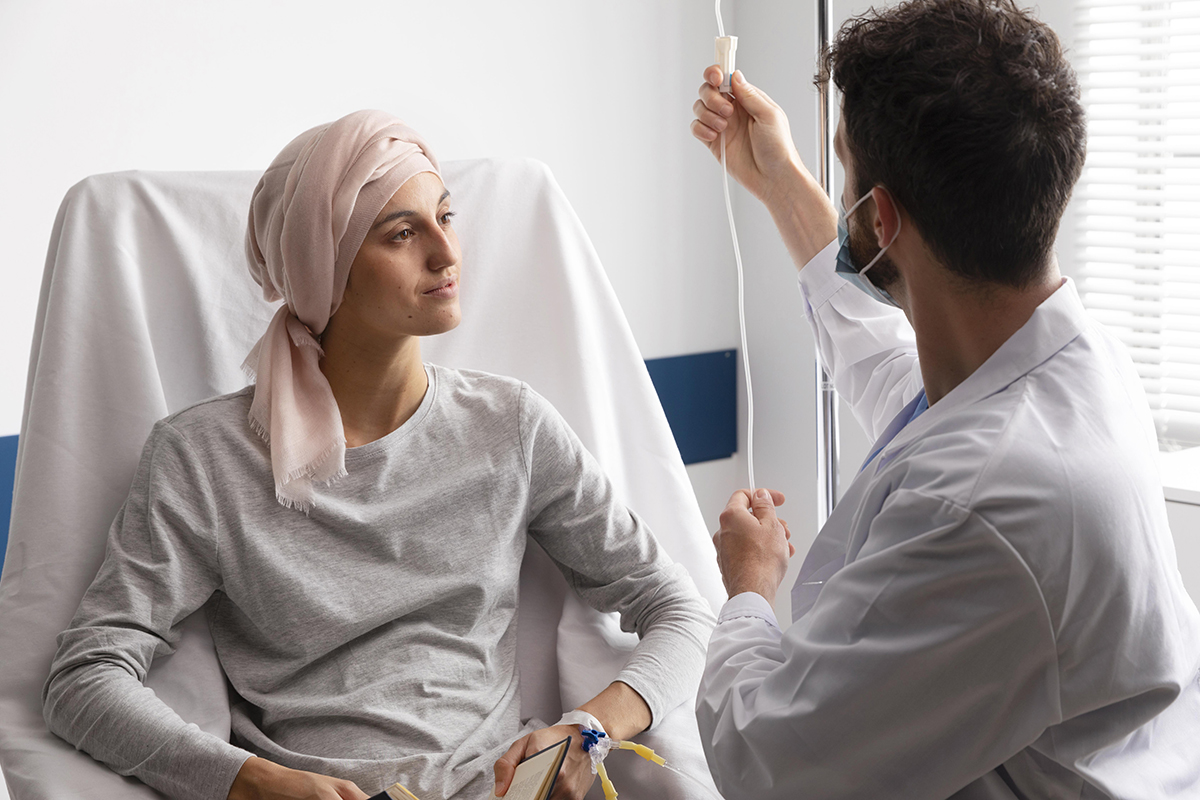
5. Chimioterapia sub formă orală sau subcutanată nu este eficientă
Această idee este, de asemenea, nefondată. Eficiența chimioterapiei nu depinde de metoda de administrare, ci de caracteristicile cancerului și de răspunsul individual al pacientului la tratament. Evaluările prin imagistică, cum ar fi tomografiile sau RMN-urile, sunt utilizate pentru a monitoriza progresul tratamentului, de obicei după o perioadă de cel puțin 3 luni. Indiferent dacă medicamentele sunt administrate pe cale orală, subcutanată sau intravenoasă, eficiența lor se evaluează în funcție de răspunsul tumorii și nu de calea de administrare. Aceasta subliniază importanța abordării personalizate a tratamentului oncologic.
6. Chimioterapia poate fi administrată în lipsa unei biopsii
Este crucial să se efectueze o biopsie înainte de a începe chimioterapia, deoarece rezultatul acesteia, împreună cu teste suplimentare, oferă informații esențiale despre tipul de cancer și originea sa. Chiar dacă se descoperă o tumoră pe ficat, aceasta poate proveni din alte organe, cum ar fi colonul, plămânul sau sânul. Prin urmare, cunoașterea originii cancerului ajută la ghidarea alegerii tratamentului adecvat. Biopsia este esențială pentru a putea dezvolta un plan de tratament oncologic eficient și specific, ceea ce face ca acest pas să fie obligatoriu înainte de a începe chimioterapia.
7. Chimioterapia sau biopsia determină răspândirea bolii
Aceasta este o concepție greșită care poate crea o mare confuzie. Răspândirea cancerului nu este influențată de metodele de diagnosticare sau de tratament, ci este rezultatul stadiului avansat al bolii. În cazul în care cancerul este depistat în stadii tardive, progresia sa poate fi rapidă, iar intervențiile, fie ele chimioterapie sau biopsie, nu pot opri evoluția bolii. Deși nimeni nu își dorește să fie diagnosticat cu o afecțiune gravă, este important să înțelegem că metodele de tratament, inclusiv biopsia, sunt esențiale pentru a evalua corect situația pacientului și pentru a dezvolta un plan de tratament adecvat. Biopsia este, de fapt, un pas necesar pentru a putea fi inclus în programul de îngrijire oncologică.
8. Chimioterapia te îmbolnăvește
Este adevărat că chimioterapia poate fi un tratament dificil, cu efecte secundare semnificative, iar mulți pacienți se confruntă cu modificări fizice care pot fi greu de acceptat. Aceste efecte pot include oboseală, greață, căderea părului și schimbări ale apetitului, printre altele. Totuși, este important să nu ne concentrăm exclusiv pe aceste efecte secundare, ci să recunoaștem și scopul principal al chimioterapiei: tratamentul cancerului. Deși drumul poate fi plin de obstacole și provocări emoționale, pacienții au posibilitatea de a-și canaliza atenția spre vindecare și spre îmbunătățirea calității vieții. Asemenea unei călătorii, unde se poate alege să se focalizeze pe destinație sau pe dificultățile întâmpinate pe parcurs, pacienții pot opta să îmbrățișeze o mentalitate pozitivă, căutând sprijin în comunități de susținere, resurse educaționale și îngrijire care să ajute la gestionarea efectelor secundare.

9. Cancerul poate fi tratat doar prin chimioterapie
Este un mit periculos care poate duce la neînțelegeri majore în ceea ce privește abordarea tratamentului oncologic. Chimioterapia este doar una dintre metodele disponibile pentru tratarea cancerului. În funcție de tipul și stadiul cancerului, tratamentele pot include intervenții chirurgicale, radioterapie, terapie țintită sau imunoterapie. Aceste opțiuni pot fi utilizate singure sau în combinație cu chimioterapia pentru a maximiza eficiența tratamentului. Planul de tratament ideal este personalizat pentru fiecare pacient, ținând cont de caracteristicile specifice ale tumorii și de starea generală a pacientului.
10. Chimioterapia are aceleași efecte secundare pentru toți pacienții
Această idee este o simplificare excesivă. Fiecare pacient este unic, iar reacțiile la chimioterapie pot varia considerabil de la o persoană la alta. Factori precum tipul de cancer, regimul de chimioterapie, vârsta, starea generală de sănătate și chiar aspectele emoționale influențează modul în care un individ va reacționa la tratament. Unii pacienți pot experimenta efecte secundare minime, în timp ce alții pot resimți efecte mai severe. În plus, modul în care fiecare pacient gestionează emoțiile și stresul legat de tratament poate influența și percepția lor asupra efectelor secundare. Este esențial ca pacienții să comunice deschis cu echipa medicală despre orice efecte secundare resimțite, pentru a putea primi suportul necesar și a adapta tratamentul, dacă este cazul.
11. Chimioterapia este otrăvitoare
Aceasta este o concepție greșită care poate amplifica frica și anxietatea legate de tratament. Chimioterapia folosește medicamente citotoxice care sunt concepute pentru a distruge celulele canceroase, dar este important să recunoaștem că aceste medicamente nu sunt „otrăvitoare” în sensul negativ al cuvântului; ele au un scop terapeutic bine definit. Gândirea negativă și percepția chimioterapiei ca o otravă pot crea un mediu psihologic nefavorabil pentru pacient, ceea ce nu ajută în procesul de vindecare. Ar fi ideal să existe un tratament care să afecteze exclusiv tumorile, fără a provoca efecte secundare asupra organismului sănătos. Din păcate, cancerul nu are o cauză unică și complexitatea sa face ca tratarea lui să fie o provocare. Este important ca pacienții să se concentreze pe aspectele pozitive ale tratamentului, să comunice deschis cu echipa medicală și să caute sprijin pentru a gestiona temerile și anxietățile legate de chimioterapie.
12. Chimioterapia are efect rapid
Este o idee greșită că chimioterapia produce rezultate imediate. De obicei, răspunsul la tratament nu poate fi evaluat mai devreme de 3 luni, moment în care medicii utilizează investigații imagistice, cum ar fi tomografiile sau RMN-urile, pentru a analiza efectele tratamentului asupra tumorii. Aceasta se datorează faptului că chimioterapia acționează prin distrugerea celulelor canceroase, un proces care necesită timp pentru a se manifesta în moduri măsurabile. De asemenea, evoluția fiecărui pacient este diferită, iar unii pot răspunde mai rapid decât alții, ceea ce subliniază importanța monitorizării constante a progresului tratamentului și a adaptării acestuia în funcție de reacțiile individuale.
13. Chimioterapia îți scurtează viața
Aceasta este o afirmație complexă și nu poate fi generalizată. Există cazuri în care riscurile asociate chimioterapiei pot depăși beneficiile, mai ales în stadii avansate de cancer, când boala s-a răspândit în organism sau când pacientul suferă de afecțiuni asociate (cum ar fi boli cardiace, afecțiuni renale, diabet) care pot complica tratamentul. În astfel de situații, decizia de a continua chimioterapia trebuie să fie luată cu atenție, evaluând impactul asupra calității vieții și stării generale de sănătate a pacientului. Deși chimioterapia poate fi o parte esențială a tratamentului oncologic, este crucial ca pacienții și echipa medicală să colaboreze pentru a determina cea mai bună strategie de tratament care să maximizeze beneficiile și să minimizeze riscurile, având în vedere circumstanțele individuale ale fiecărui pacient.
În concluzie, este esențial să demontăm miturile asociate chimioterapiei pentru a oferi pacienților și familiilor lor o înțelegere clară și bazată pe fapte despre acest tratament. Chimioterapia nu este doar un tratament „otrăvitor” care provoacă suferință, ci un instrument terapeutic complex, menit să combată cancerul și să îmbunătățească calitatea vieții. Deși poate aduce efecte secundare, fiecare pacient reacționează diferit, iar efectele nu sunt universale. Este important ca pacienții să se concentreze pe scopul tratamentului – lupta împotriva cancerului – și să colaboreze strâns cu echipa medicală pentru a găsi cea mai bună abordare adaptată nevoilor lor individuale.
În acest context, Dr. Ana Maria Tebeica, medic specialist oncologie în cadrul Spitalului OncoFort Ploiești, se dovedește a fi un suport pentru pacienți, oferind nu doar tratamente personalizate, ci și suport emoțional pe parcursul acestei călătorii. Cu o abordare dedicată și empatică, Dr. Tebeica se angajează să ghideze pacienții prin complexitatea tratamentului oncologic, asigurându-se că aceștia primesc cele mai bune îngrijiri și informații.
Informarea corectă și sprijinul emoțional sunt esențiale în lupta împotriva cancerului. Chimioterapia poate fi o călătorie dificilă, dar cu ajutorul adecvat și o mentalitate pozitivă, pacienții pot găsi puterea de a face față provocărilor și de a spera la rezultate favorabile. Cunoașterea și educația sunt aliatul cel mai puternic în această luptă, oferind pacienților instrumentele necesare pentru a naviga prin complexitatea tratamentelor disponibile.
Acest articol își propune să demonteze aceste concepții greșite, să ofere informații precise și să ajute pacienții să înțeleagă mai bine ce implică cu adevărat chimioterapia. Prin abordarea acestor mituri, ne dorim să sprijinim pacienții în procesul lor de informare și să le oferim instrumentele necesare pentru a face alegeri bine fundamentate în călătoria lor către recuperare.
1. Chimioterapia doare
Este un mit frecvent întâlnit, dar care necesită o clarificare. Deși chimioterapia în sine poate provoca disconfort sau efecte secundare, durerea resimțită de pacienți este adesea rezultatul complicațiilor cauzate de tumorile canceroase. Tumorile pot crește în dimensiune și pot comprima structuri adiacente, generând dureri în funcție de localizare. De exemplu, o tumoră care apasă pe un organ vital poate afecta funcția acestuia, cum ar fi o tumoră situată pe os, care poate provoca durere la mișcare, sau o tumoră care afectează stomacul, ce poate genera disconfort alimentar. Prin urmare, este important ca pacienții să discute deschis despre orice durere pe care o simt cu echipa lor medicală, pentru a găsi soluții adecvate.
2. Chimioterapia sau cancerul sunt contagioase
Este esențial să subliniem că cancerul nu este o boală contagioasă. Nu se transmite de la o persoană la alta, așa cum fac infecțiile virale sau bacteriene. De asemenea, chimioterapia, care este un tratament utilizat pentru a combate cancerul, nu afectează interacțiunile sociale. Persoanele care primesc chimioterapie pot avea relații și pot socializa fără a risca să transmită boala. Această concepție greșită poate conduce la stigmatizare și izolare pentru pacienți, ceea ce este contrar nevoii lor de suport emoțional și social.
3. Chimioterapia este doar sub formă de perfuzie
Aceasta este o altă idee greșită care poate induce confuzie. Chimioterapia nu se limitează doar la administrarea intravenoasă prin perfuzii. Tratamentul oncologic poate fi administrat în diverse forme, inclusiv sub formă de comprimate orale, injecții subcutanate sau intramusculare, și implanturi. Aceasta diversitate în modalitățile de administrare permite personalizarea tratamentului în funcție de tipul de cancer, stadiul bolii și caracteristicile individuale ale pacientului, oferind astfel o abordare mai flexibilă și adaptată nevoilor fiecărei persoane.
4. Toate tipurile de chimioterapie provoacă căderea părului
Este o percepție greșită că toate chimioterapiile provoacă căderea părului. De fapt, nu toate tipurile de chimioterapie au acest efect, iar severitatea acestuia variază semnificativ în funcție de medicamentele utilizate. Anumite regimuri de chimioterapie sunt mai cunoscute pentru efectele lor asupra părului, cum ar fi cele care vizează cancerul de sân sau limfomul, dar altele pot provoca doar o subțiere ușoară sau nu au niciun impact asupra părului deloc. De asemenea, reacțiile la tratament sunt individuale, iar unele persoane pot experimenta căderea părului, în timp ce altele nu. Este important ca pacienții să discute cu medicul lor despre așteptările și posibilele efecte secundare, inclusiv despre opțiunile de gestionare a căderii părului, cum ar fi perucile sau eșarfele.

5. Chimioterapia sub formă orală sau subcutanată nu este eficientă
Această idee este, de asemenea, nefondată. Eficiența chimioterapiei nu depinde de metoda de administrare, ci de caracteristicile cancerului și de răspunsul individual al pacientului la tratament. Evaluările prin imagistică, cum ar fi tomografiile sau RMN-urile, sunt utilizate pentru a monitoriza progresul tratamentului, de obicei după o perioadă de cel puțin 3 luni. Indiferent dacă medicamentele sunt administrate pe cale orală, subcutanată sau intravenoasă, eficiența lor se evaluează în funcție de răspunsul tumorii și nu de calea de administrare. Aceasta subliniază importanța abordării personalizate a tratamentului oncologic.
6. Chimioterapia poate fi administrată în lipsa unei biopsii
Este crucial să se efectueze o biopsie înainte de a începe chimioterapia, deoarece rezultatul acesteia, împreună cu teste suplimentare, oferă informații esențiale despre tipul de cancer și originea sa. Chiar dacă se descoperă o tumoră pe ficat, aceasta poate proveni din alte organe, cum ar fi colonul, plămânul sau sânul. Prin urmare, cunoașterea originii cancerului ajută la ghidarea alegerii tratamentului adecvat. Biopsia este esențială pentru a putea dezvolta un plan de tratament oncologic eficient și specific, ceea ce face ca acest pas să fie obligatoriu înainte de a începe chimioterapia.
7. Chimioterapia sau biopsia determină răspândirea bolii
Aceasta este o concepție greșită care poate crea o mare confuzie. Răspândirea cancerului nu este influențată de metodele de diagnosticare sau de tratament, ci este rezultatul stadiului avansat al bolii. În cazul în care cancerul este depistat în stadii tardive, progresia sa poate fi rapidă, iar intervențiile, fie ele chimioterapie sau biopsie, nu pot opri evoluția bolii. Deși nimeni nu își dorește să fie diagnosticat cu o afecțiune gravă, este important să înțelegem că metodele de tratament, inclusiv biopsia, sunt esențiale pentru a evalua corect situația pacientului și pentru a dezvolta un plan de tratament adecvat. Biopsia este, de fapt, un pas necesar pentru a putea fi inclus în programul de îngrijire oncologică.
8. Chimioterapia te îmbolnăvește
Este adevărat că chimioterapia poate fi un tratament dificil, cu efecte secundare semnificative, iar mulți pacienți se confruntă cu modificări fizice care pot fi greu de acceptat. Aceste efecte pot include oboseală, greață, căderea părului și schimbări ale apetitului, printre altele. Totuși, este important să nu ne concentrăm exclusiv pe aceste efecte secundare, ci să recunoaștem și scopul principal al chimioterapiei: tratamentul cancerului. Deși drumul poate fi plin de obstacole și provocări emoționale, pacienții au posibilitatea de a-și canaliza atenția spre vindecare și spre îmbunătățirea calității vieții. Asemenea unei călătorii, unde se poate alege să se focalizeze pe destinație sau pe dificultățile întâmpinate pe parcurs, pacienții pot opta să îmbrățișeze o mentalitate pozitivă, căutând sprijin în comunități de susținere, resurse educaționale și îngrijire care să ajute la gestionarea efectelor secundare.

9. Cancerul poate fi tratat doar prin chimioterapie
Este un mit periculos care poate duce la neînțelegeri majore în ceea ce privește abordarea tratamentului oncologic. Chimioterapia este doar una dintre metodele disponibile pentru tratarea cancerului. În funcție de tipul și stadiul cancerului, tratamentele pot include intervenții chirurgicale, radioterapie, terapie țintită sau imunoterapie. Aceste opțiuni pot fi utilizate singure sau în combinație cu chimioterapia pentru a maximiza eficiența tratamentului. Planul de tratament ideal este personalizat pentru fiecare pacient, ținând cont de caracteristicile specifice ale tumorii și de starea generală a pacientului.
10. Chimioterapia are aceleași efecte secundare pentru toți pacienții
Această idee este o simplificare excesivă. Fiecare pacient este unic, iar reacțiile la chimioterapie pot varia considerabil de la o persoană la alta. Factori precum tipul de cancer, regimul de chimioterapie, vârsta, starea generală de sănătate și chiar aspectele emoționale influențează modul în care un individ va reacționa la tratament. Unii pacienți pot experimenta efecte secundare minime, în timp ce alții pot resimți efecte mai severe. În plus, modul în care fiecare pacient gestionează emoțiile și stresul legat de tratament poate influența și percepția lor asupra efectelor secundare. Este esențial ca pacienții să comunice deschis cu echipa medicală despre orice efecte secundare resimțite, pentru a putea primi suportul necesar și a adapta tratamentul, dacă este cazul.
11. Chimioterapia este otrăvitoare
Aceasta este o concepție greșită care poate amplifica frica și anxietatea legate de tratament. Chimioterapia folosește medicamente citotoxice care sunt concepute pentru a distruge celulele canceroase, dar este important să recunoaștem că aceste medicamente nu sunt „otrăvitoare” în sensul negativ al cuvântului; ele au un scop terapeutic bine definit. Gândirea negativă și percepția chimioterapiei ca o otravă pot crea un mediu psihologic nefavorabil pentru pacient, ceea ce nu ajută în procesul de vindecare. Ar fi ideal să existe un tratament care să afecteze exclusiv tumorile, fără a provoca efecte secundare asupra organismului sănătos. Din păcate, cancerul nu are o cauză unică și complexitatea sa face ca tratarea lui să fie o provocare. Este important ca pacienții să se concentreze pe aspectele pozitive ale tratamentului, să comunice deschis cu echipa medicală și să caute sprijin pentru a gestiona temerile și anxietățile legate de chimioterapie.
12. Chimioterapia are efect rapid
Este o idee greșită că chimioterapia produce rezultate imediate. De obicei, răspunsul la tratament nu poate fi evaluat mai devreme de 3 luni, moment în care medicii utilizează investigații imagistice, cum ar fi tomografiile sau RMN-urile, pentru a analiza efectele tratamentului asupra tumorii. Aceasta se datorează faptului că chimioterapia acționează prin distrugerea celulelor canceroase, un proces care necesită timp pentru a se manifesta în moduri măsurabile. De asemenea, evoluția fiecărui pacient este diferită, iar unii pot răspunde mai rapid decât alții, ceea ce subliniază importanța monitorizării constante a progresului tratamentului și a adaptării acestuia în funcție de reacțiile individuale.
13. Chimioterapia îți scurtează viața
Aceasta este o afirmație complexă și nu poate fi generalizată. Există cazuri în care riscurile asociate chimioterapiei pot depăși beneficiile, mai ales în stadii avansate de cancer, când boala s-a răspândit în organism sau când pacientul suferă de afecțiuni asociate (cum ar fi boli cardiace, afecțiuni renale, diabet) care pot complica tratamentul. În astfel de situații, decizia de a continua chimioterapia trebuie să fie luată cu atenție, evaluând impactul asupra calității vieții și stării generale de sănătate a pacientului. Deși chimioterapia poate fi o parte esențială a tratamentului oncologic, este crucial ca pacienții și echipa medicală să colaboreze pentru a determina cea mai bună strategie de tratament care să maximizeze beneficiile și să minimizeze riscurile, având în vedere circumstanțele individuale ale fiecărui pacient.
În concluzie, este esențial să demontăm miturile asociate chimioterapiei pentru a oferi pacienților și familiilor lor o înțelegere clară și bazată pe fapte despre acest tratament. Chimioterapia nu este doar un tratament „otrăvitor” care provoacă suferință, ci un instrument terapeutic complex, menit să combată cancerul și să îmbunătățească calitatea vieții. Deși poate aduce efecte secundare, fiecare pacient reacționează diferit, iar efectele nu sunt universale. Este important ca pacienții să se concentreze pe scopul tratamentului – lupta împotriva cancerului – și să colaboreze strâns cu echipa medicală pentru a găsi cea mai bună abordare adaptată nevoilor lor individuale.
În acest context, Dr. Ana Maria Tebeica, medic specialist oncologie în cadrul Spitalului OncoFort Ploiești, se dovedește a fi un suport pentru pacienți, oferind nu doar tratamente personalizate, ci și suport emoțional pe parcursul acestei călătorii. Cu o abordare dedicată și empatică, Dr. Tebeica se angajează să ghideze pacienții prin complexitatea tratamentului oncologic, asigurându-se că aceștia primesc cele mai bune îngrijiri și informații.
Informarea corectă și sprijinul emoțional sunt esențiale în lupta împotriva cancerului. Chimioterapia poate fi o călătorie dificilă, dar cu ajutorul adecvat și o mentalitate pozitivă, pacienții pot găsi puterea de a face față provocărilor și de a spera la rezultate favorabile. Cunoașterea și educația sunt aliatul cel mai puternic în această luptă, oferind pacienților instrumentele necesare pentru a naviga prin complexitatea tratamentelor disponibile.


