Lentigo maligna – cum recunoști și previi transformarea în melanom
Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Ce este lentigo maligna?
Lentigo maligna este o leziune pigmentată a pielii, considerată o etapă precanceroasă a melanomului lentiginos malign, un tip de cancer de piele. Se dezvoltă lent, de obicei pe zonele expuse cronic la soare, cum ar fi fața, gâtul, scalpul sau mâinile, fiind mai frecvent întâlnită la persoanele cu pielea deschisă la culoare și la cele de peste 50 de ani. Lentigo maligna apare ca o pată plată, de culoare maro, gri sau negru, cu margini neregulate și variații subtile de culoare. Această leziune se formează din cauza expunerii prelungite la radiațiile ultraviolete (UV), iar riscul crește odată cu înaintarea în vârstă sau în cazul unui istoric de arsuri solare frecvente. Deși în stadiul său incipient este non-invaziv, dacă nu este diagnosticat și tratat la timp, lentigo maligna poate progresa în melanom invaziv, o formă agresivă de cancer de piele. Prin urmare, este esențial ca orice modificare a petelor pigmentare să fie evaluată de un dermatolog, utilizând metode precum dermatoscopia sau biopsia, pentru a preveni complicațiile.
Ce este melanomul lentiginos malign?
Melanomul lentiginos malign este o formă rară de melanom, un tip de cancer al pielii care se dezvoltă din celulele pigmentare (melanocite). Acest tip de melanom este considerat un tip de melanom lentiginos, care în general se dezvoltă pe pielea expusă la soare, dar poate apărea și în zonele mai puțin expuse. Este asociat adesea cu leziuni de lentigo maligna, care reprezintă o etapă precoce de melanom malign, caracterizată printr-o leziune pigmentată pe piele. Dacă nu este tratată, lentigo maligna se poate transforma într-un melanom lentiginos malign invaziv.
Din ce cauză apare?
Lentigo maligna apare în principal din cauza expunerii cronice la radiațiile ultraviolete (UV), care provoacă leziuni cumulative la nivelul celulelor pielii, în special melanocitelor. Acest tip de expunere determină mutații genetice care pot duce la dezvoltarea unei leziuni precanceroase.
Factori principali care contribuie la apariția lentigo maligna:
Expunerea prelungită la soare:
- Zonele pielii cel mai frecvent afectate sunt cele expuse cronic, cum ar fi fața, gâtul, brațele și mâinile.
- Expunerea intermitentă dar intensă (cum ar fi arsuri solare severe) poate crește riscul.
Îmbătrânirea pielii:
- Pielea devine mai vulnerabilă la daunele provocate de soare odată cu înaintarea în vârstă.
- Lentigo maligna este mai frecvent întâlnit la persoanele de peste 50 de ani.
Tipul de piele:
- Persoanele cu pielea deschisă la culoare (fototip I sau II), care se ard ușor la soare și se bronzează greu, prezintă un risc mai mare.
Istoricul de expunere la UV artificial:
- Expunerea la lămpi de bronzat sau solar crește riscul de apariție a lentigo maligna.
Factori genetici și imunosupresia:
- Un istoric familial de cancer de piele sau mutații genetice poate contribui la predispoziția pentru această afecțiune.
- Sistemul imunitar slăbit (cum ar fi în cazul pacienților cu HIV sau al celor care urmează tratamente imunosupresoare) favorizează dezvoltarea lentigo maligna.
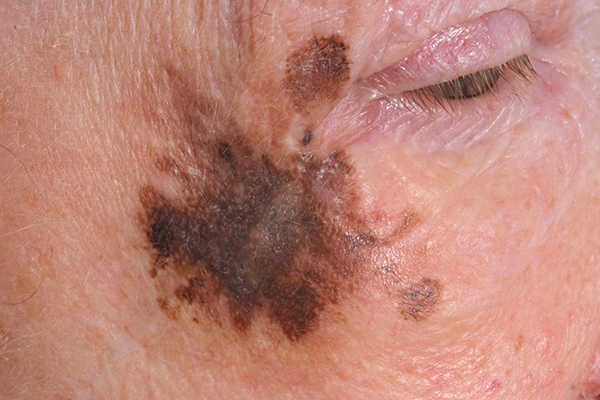
Cum arată și unde apare?
Lentigo maligna se prezintă ca o pată pigmentată cu următoarele caracteristici:
- Formă: De obicei, are o formă neregulată, cu margini nu tocmai bine delimitate.
- Culoare: Variază între maro deschis, maro închis, gri și negru; pot exista mai multe nuanțe într-o singură leziune.
- Textură: Este plată și netedă, fără proeminențe inițiale, dar poate deveni ușor aspră pe măsură ce progresează.
- Dimensiune: Crește lent în dimensiuni, uneori având câțiva centimetri după ani de evoluție.
- Variații: Pe parcurs, pot apărea modificări de culoare, margini mai neregulate sau creșteri subtile în grosime, semne care sugerează progresia către melanom lentiginos malign.
Această leziune apare predominant pe zonele corpului expuse în mod cronic la soare:
- Fața: Este cea mai frecventă localizare, mai ales în zone precum obrajii, nasul și fruntea.
- Gâtul: Pieptul superior și gâtul sunt, de asemenea, susceptibile.
- Brațele și mâinile: Mai rar, poate apărea pe antebrațe sau pe dosul mâinilor.
- Scalpul: La persoanele cu păr rar sau la cele chele.
Când să consulți un medic?
Este momentul să te adresezi unui medic atunci când pata:
- Crește lent în dimensiuni.
- Prezintă variații de culoare.
- Are margini neregulate.
- Este localizată pe zone expuse frecvent la soare.
Diagnostic
Diagnosticarea lentigo maligna implică mai mulți pași pentru a determina natura leziunii și a excluse alte condiții mai grave, cum ar fi melanomul. Iată pașii principali în diagnosticarea acestei afecțiuni:
1. Examenul clinic dermatologic
1. Examenul clinic dermatologic
- Dermatologul va examina atent leziunea pigmentată și va analiza caracteristicile acesteia (dimensiune, culoare, formă, margini).
- Se va face un istoric medical detaliat, inclusiv expunerea anterioară la soare și orice modificări observate ale leziunii.
Întrebările importante includ:
-Cât timp a fost prezentă leziunea?
-S-au observat schimbări recente (dimensiune, culoare, textură)?
-Ce zone ale corpului sunt afectate?
2. Dermatoscopia
-S-au observat schimbări recente (dimensiune, culoare, textură)?
-Ce zone ale corpului sunt afectate?
2. Dermatoscopia
- Dermatoscopia este o procedură non-invazivă, în care se utilizează un dispozitiv special numit dermatoscop, care mărește leziunea de până la 10 ori, permițând dermatologului să observe detalii microscopice ale leziunii (structura, textura, tipul de pigment).
- Aceasta poate ajuta la diferențierea între lentigo maligna și alte leziuni pigmentare, cum ar fi lentigo simplex (benign), melanomul sau nevii melanocitari (alunițe).
3. Biopsia cutanată
- Dacă dermatologul suspectează lentigo maligna, se va efectua o biopsie pentru a examina țesutul la microscop și pentru a confirma diagnosticul.
- Există două tipuri de biopsii care pot fi utilizate:
-Biopsia excizională: Întreaga leziune este îndepărtată și trimisă pentru analize.
-Biopsia cu incizie: Se ia o mostră mică din leziune pentru examinare, de obicei când excizia completă nu este posibilă la prima consultație.
4. Examinare histologică
-Biopsia cu incizie: Se ia o mostră mică din leziune pentru examinare, de obicei când excizia completă nu este posibilă la prima consultație.
4. Examinare histologică
- Proba prelevată este examinat sub microscop pentru a observa caracteristicile celulelor pielii și pentru a determina dacă există semne de malignitate.
- În cazul lentigo maligna, biopsia va arăta melanocite (celule care produc pigment) aflate într-o zonă de proliferare mai extinsă, dar fără invazie în țesuturile adânci, ceea ce face ca leziunea să fie non-invazivă la acest stadiu.
5. Examinarea periodică și monitorizarea
- În cazul în care leziunea este benignă sau nu sunt siguranțe clare de malignitate, se recomandă monitorizarea periodică a leziunii pentru a observa orice schimbări.
- Dacă lentigo maligna este confirmată, se va face o evaluare a riscurilor de progresie în melanom și se vor discuta opțiunile de tratament.
Diagnostic diferențial
Lentigo maligna trebuie diferențiat de alte afecțiuni ale pielii, inclusiv:
- Lentigo simplu: O leziune benignă, mai mică și cu margini mai clare.
- Melanomul: Leziuni pigmentate cu margini neregulate și cu o evoluție rapidă a dimensiunii.
- Nevus melanocitar: Alunițele pigmentate benigne, care pot fi confundate cu lentigo maligna dacă nu sunt monitorizate corespunzător.
Tratament lentigo maligna
Tratamentul pentru lentigo maligna depinde de stadiul leziunii și de riscurile de progresie către melanom invaziv. În general, tratamentele au ca scop eliminarea leziunii și prevenirea răspândirii acesteia.
Iată principalele opțiuni de tratament pentru lentigo maligna:
1. Excizia chirurgicală
Iată principalele opțiuni de tratament pentru lentigo maligna:
1. Excizia chirurgicală
- Excizia completă a leziunii este tratamentul standard și cel mai eficient pentru lentigo maligna. Aceasta presupune îndepărtarea întregii leziuni, împreună cu un margin de țesut sănătos, pentru a reduce riscul de recidivă.
- Această metodă permite obținerea unui diagnostic histologic clar și eliminarea completă a celulelor anormale.
Tipuri de excizie:
-Excizia cu marginile clare: Se îndepărtează o zonă mai largă de țesut pentru a asigura că toate celulele melanocitare anormale sunt eliminate.
-Excizia cu marginile înguste: Folosită atunci când leziunea este mică și localizată.
2. Tratament cu radioterapie (pentru cazuri dificile)
-Excizia cu marginile înguste: Folosită atunci când leziunea este mică și localizată.
2. Tratament cu radioterapie (pentru cazuri dificile)
- În cazurile în care excizia chirurgicală nu este posibilă din cauza localizării sau dimensiunii leziunii, se poate opta pentru radioterapie pentru a distruge celulele maligne.
- Aceasta este de obicei o opțiune adjuvantă, folosită atunci când nu este posibilă o excizie completă sau pentru a reduce riscul de recidivă.
3. Tratament cu chimioterapie topică (în cazuri rare)
- Deși chimioterapia topică nu este standard pentru lentigo maligna, în anumite cazuri, poate fi utilizată ca alternativă sau complement față de excizia chirurgicală.
- Acest tratament poate fi folosit pentru a reduce dimensiunea leziunii sau pentru a preveni răspândirea acesteia.
4. Chirurgia Mohs
- Chirurgia Mohs este o tehnică de excizie utilizată pentru leziunile de pe față sau în alte zone sensibile, unde este important să se conserve cât mai mult din țesutul sănătos posibil.
- Aceasta presupune îndepărtarea treptată a straturilor de piele, examinarea fiecărui strat la microscop și continuarea exciziei până când se confirmă că toți marginile leziunii au fost îndepărtate complet.
5. Monitorizarea și evaluarea periodică
- După tratament, este esențial să se efectueze examene dermatologice periodice pentru a monitoriza orice semne de recidivă a lentigo maligna sau dezvoltarea unui melanom invaziv.
- Pacienții trebuie să fie învățați să își monitorizeze propriile leziuni și să raporteze orice modificare semnificativă a acestora (schimbări în dimensiune, formă, culoare).
6. Tratamentul adjuvant
- În cazul în care lentigo maligna este confirmată ca având risc de progresie spre melanom invaziv, se pot recomanda terapii adjuvante, cum ar fi imunoterapia sau terapia cu inhibitori de BRAF (pentru melanomul invaziv), însă aceste opțiuni sunt de obicei folosite doar în cazuri avansate sau recidivate.
Prevenția recidivei
După tratament, prevenirea apariției unei noi leziuni de lentigo maligna presupune protecția solară adecvată:
- Folosirea zilnică a cremelor de protecție solară cu spectru larg (SPF 30 sau mai mare).
- Evitarea expunerii prelungite la soare, mai ales în intervalele de vârf (10:00-16:00).
- Purtarea de haine de protecție și pălării.
- Monitorizarea regulată a leziunilor pigmentate.
Prognostic
- Dacă lentigo maligna este tratată corect și la timp, prognosticul este de obicei foarte bun, cu rate de succes ridicate în ceea ce privește prevenirea progresiei către melanom.
- Însă, dacă nu este tratată corespunzător, riscul ca lentigo maligna să se transforme într-un melanom invaziv crește semnificativ, ceea ce poate face tratamentul mult mai complex și cu prognostic mai rezervat.
Este important ca oricine observă o leziune suspectă să consulte un dermatolog pentru o evaluare detaliată și pentru a preveni eventualele complicații.
Cum previi transformarea lentigo malign în melanom?
Prevenirea transformării lentigo maligna în melanom invaziv este esențială pentru reducerea riscurilor și asigurarea unei evoluții favorabile. Iată câteva măsuri importante pentru a preveni acest proces:
- Consulturi dermatologice regulate: Vizitează un dermatolog pentru examinări periodice ale pielii, mai ales dacă ai leziuni pigmentate sau alunițe. Un specialist poate detecta schimbări subtile care pot duce la transformarea în melanom.
- Monitorizarea pielii: Fii atent la orice schimbare a aspectului alunițelor sau a petelor de pe piele, cum ar fi modificări de dimensiune, formă, culoare sau apariția unor margini neregulate. Orice modificare trebuie evaluată de un dermatolog.
- Protecția solară: Folosește protecție solară cu factor de protecție ridicat (SPF 30 sau mai mare) pe toată pielea expusă, chiar și în zilele înnorate. Protejează pielea prin haine de protecție, ochelari de soare și pălării. Evită expunerea prelungită la soare, mai ales între orele 10:00 și 16:00.
- Evită arsurile solare: Arsurile solare repetate, în special în copilărie și adolescență, pot crește riscul de a dezvolta melanom. Folosirea constantă a protecției solare și evitarea bronzării excesive sunt esențiale.
- Tratament precoce: Dacă lentigo maligna este diagnosticată devreme, tratamentul prompt (de obicei prin excizie chirurgicală) poate preveni progresia către melanom invaziv. Este important ca orice leziune suspectă să fie evaluată și tratată la timp.
- Educarea despre riscurile expunerii la soare: Informarea despre pericolele expunerii la soare și utilizarea corectă a protecției solare pot ajuta la reducerea riscului de apariție a leziunilor precanceroase și cancerului de piele.
Adoptând aceste măsuri preventive, poți reduce semnificativ riscul ca lentigo maligna să evolueze într-un melanom invaziv, protejându-ți sănătatea pielii pe termen lung.
La Spitalul Oncofort, echipa noastră medicală oferă suport și tratament specializat pentru pacienții cu lentigo maligna. Cu ajutorul tehnologiilor avansate și al unei abordări personalizate, tratăm fiecare caz în funcție de nevoile individuale ale pacientului. De la diagnosticare precisă și excizie chirurgicală, până la monitorizare continuă și îngrijire post-tratament, suntem dedicați să asigurăm cele mai bune rezultate. Fiecare pacient beneficiază de sprijinul nostru pe parcursul întregului proces, având acces la cele mai bune soluții pentru prevenirea evoluției către melanom invaziv.
La Spitalul Oncofort, echipa noastră medicală oferă suport și tratament specializat pentru pacienții cu lentigo maligna. Cu ajutorul tehnologiilor avansate și al unei abordări personalizate, tratăm fiecare caz în funcție de nevoile individuale ale pacientului. De la diagnosticare precisă și excizie chirurgicală, până la monitorizare continuă și îngrijire post-tratament, suntem dedicați să asigurăm cele mai bune rezultate. Fiecare pacient beneficiază de sprijinul nostru pe parcursul întregului proces, având acces la cele mai bune soluții pentru prevenirea evoluției către melanom invaziv.

 Cancerul de piele
Cancerul de piele

