Cancerul colorectal
Cancerul colorectal
- Diaree sau constipație
- Sângerare rectală
- Durere abdominală sau disconfort persistent
- Pierdere în greutate neintenționată
- Oboseală sau senzație de slăbiciune persistentă
- Grețuri sau vărsături
- Prezența unui nodul sau umflătură în zona abdominală
- Anemie fara o cauza stiuta sau vizibila (sangerare)
* la cererea medicului oncolog
** pasii exacti de urmati de la momentul diagnosticului se decid NUMAI impreuna cu medicul oncolog, investigatiile suplimentare se fac doar la cererea acestuia
*** primul pas este sa mergeti catre medicul de familie pentru consult si recomandari
Cancerul colorectal sau cancerul de colon reprezintă un tip de cancer care se dezvoltă în colon (intestinul gros) sau în rect (porțiunea finală a tractului digestiv). Acest tip de cancer începe de obicei în celulele glandulare care alcătuiesc mucoasa colonului sau rectului și poate evolua în timp. Este unul dintre cele mai frecvente tipuri de cancer diagnosticat la nivel mondial. Diagnosticul și tratamentul precoce sunt esențiale pentru îmbunătățirea prognosticului și a calității vieții pacienților afectați.
Colonul, denumit si intestin gros este împărțit în mai multe segmente. Aceste segmente fac parte din traiectoria pe care alimentele îl parcurg în timpul procesului digestiv. Iată o scurtă descriere a fiecărui segment:
- Localizare: Este în partea dreaptă a abdomenului.
- Funcție: Absorbția finală a apei și a sărurilor minerale din alimente.
- Caracteristici: Este conectat la partea inferioară a intestinului subțire și se ridică vertical spre partea superioară a abdomenului.
- Localizare: Este situat in partea de sus a abdomenului, transversal, sub marginea inferioara a coastelor.
- Funcție: Absorbția finală a apei și a sărurilor minerale din alimente.
- Este situat intre colonul ascendent (drept) si colonul descendent (stang).
- Adenocarcinom colorectal
- Carcinoid colorectal
- Sarcom colorectal
- Localizare: Coboară în partea stângă a abdomenului.
- Funcție: Continuă procesul de absorbție a apei și sărurilor minerale.
- Caracteristici: Este conectat la colonul transvers și coboară în partea stângă a abdomenului, apoi se transformă în colonul sigmoid.
- Se află în partea inferioară a abdomenului și se conectează la rect, ultima parte a intestinului gros.
- Absorbția apei și a sărurilor minerale rămase din alimente după trecerea lor prin intestinul subțire.
- Formarea și depozitarea temporară a fecalelor.
- Adenocarcinom colorectal: Reprezintă cel mai frecvent tip de cancer colorectal, dezvoltându-se în celulele glandulare ale mucoasei colonului sau rectului.
- Carcinoid colorectal: Un tip rar de cancer colorectal care începe în celulele endocrine ale intestinului.
- Sarcom colorectal: Cancerul începe în țesuturile conjunctive, cum ar fi mușchii sau vasele de sânge ale colonului sau rectului.
Acestea sunt principalele tipuri de cancer colorectal, iar adenocarcinomul colorectal reprezintă cel mai comun și are cea mai mare prevalență.
Iată câțiva factori de risc și posibile cauze asociate cu cancerul colorectal:
Vârsta înaintată: Riscul de cancer colorectal crește odată cu înaintarea în vârstă, în special după vârsta de 50 de ani.Antecedente familiale și genetice: Istoric familial: Persoanele cu membri ai familiei care au avut cancer colorectal au un risc crescut.Sindromul polipozei adenomatoase familiale (PAF): Este o condiție genetică rară asociată cu un risc crescut de cancer colorectal.
Polipi colorectali: Prezența de polipi (adenoame) în colon poate crește riscul de dezvoltare a cancerului colorectal.Boli inflamatorii intestinale (BII): Persoanele cu boli precum colita ulcerativă sau boala Crohn au un risc crescut.Antecedente de cancer colorectal: Dacă ați avut deja cancer colorectal sau polipi, riscul de recurență este mai mare.Dieta: O dietă bogată în carne roșie și carne procesată, precum și lipsa de fibre și consumul redus de fructe și legume, pot influența riscul.Obiceiuri de fumat și consumul de alcool: Fumatul și consumul excesiv de alcool au fost asociate cu un risc crescut de cancer colorectal.Sedentarismul: Lipsa activității fizice regulate poate contribui la creșterea riscului.Obezitatea: Excesul de greutate, în special în zona abdomenului, poate fi asociat cu un risc crescut.Expunerea la radiații: Expunerea prelungită la radiații în zona abdominală poate crește riscul.Factori hormonali: Unele studii sugerează că factorii hormonali, cum ar fi nivelurile ridicate de insulină, pot influența riscul.
Stilul de viață și factorii de mediu pot juca un rol semnificativ în riscul de a dezvolta cancer colorectal. Iată cum acești factori pot influența:
- -Dieta bogată în fibre, fructe și legume poate contribui la prevenirea cancerului colorectal.
- -Consumul excesiv de carne roșie și carne procesată poate crește riscul.
- Un stil de viață activ și exercițiile fizice regulate sunt asociate cu un risc redus de cancer colorectal.
- -Sedentarismul poate crește riscul.
- -Consumul moderat sau evitarea completă a alcoolului poate contribui la reducerea riscului.
- Fumatul este asociat cu un risc crescut de cancer colorectal.
- Renunțarea la fumat poate aduce beneficii semnificative pentru sănătate.
- Menținerea unei greutăți sănătoase poate reduce riscul de cancer colorecta
- Expunerea la radiații în zona abdominală poate crește riscul.
- Examinările medicale care implică radiații trebuie efectuate în mod responsabil.
- Existența unor factori de mediu, cum ar fi poluarea aerului sau expunerea la substanțe chimice toxice, poate avea un impact asupra riscului de cancer.
- Anumite infecții intestinale cronice sau boli inflamatorii intestinale (BII) pot crește riscul de cancer colorectal.
- Utilizarea anumitor medicamente, cum ar fi aspirina și alte medicamente antiinflamatoare nesteroidiene, poate oferi o protecție parțială împotriva cancerului colorectal.
- Persoanele cu diabet pot avea un risc crescut de cancer colorectal.
Simptomele cancerului de colon pot varia și pot fi uneori absente în stadiile incipiente ale bolii. Primul semn al cancerului de colon poate varia de la o persoană la alta, iar unele simptome pot să nu fie evidente în stadiile incipiente ale bolii. De asemenea, simptomele cancerului de colon la femei pot fi similare cu cele observate la bărbați.
Cancerul de colon se poate manifestă prin modificări în tranzitul intestinal, sângerare rectală, durere abdominală persistentă și alte simptome, iar consultarea medicală este esențială pentru evaluare și diagnostic.
- Diaree persistentă sau constipație.
- Schimbări în consistența scaunelor.
- Sânge în scaun (aspectul scaunului in cancerul de colon poate varia în funcție de localizarea tumorii, gradul de obstrucție și alți factori)
- Sângerarea rectală care poate fi de culoare roșie sau mai închisă.
- Durere sau disconfort persistent în zona abdominală.
- Balonare sau senzație de presiune în abdomen.
- Pierdere semnificativă în greutate fără o cauză aparentă.
- Oboseală persistentă și slăbiciune inexplicabilă.
- Grețuri frecvente sau senzație de rău.
- Vărsături persistente.
- Umflături palpabile sau noduli în zona abdominală.
- Dureri persistente la nivelul abdomenului.
- Pierderea în greutate accentuată.
- Slăbiciune generalizată și oboseală excesivă.
- Sângerări rectale abundente.
- Obstrucție intestinală, manifestată prin vărsături, lipsa apetitului și distensie abdominală.
Răspândirea cancerului în alte organe, manifestată prin simptome specifice în funcție de organul afectat (de exemplu, probleme respiratorii dacă cancerul se răspândește la plămâni).
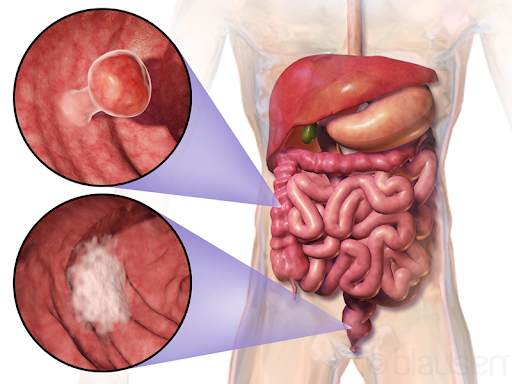
Screening-ul in cancerul colorectal are ca scop detectarea precoce a modificărilor precanceroase sau a cancerului în stadiile incipiente, când tratamentul este mai eficient și prognosticul este mai bun.
- Ce implică: Detectează prezența sângelui în scaun, care nu poate fi invizibil cu ochiul liber.
- Frecvență: Recomandat anual.
- Ce implică: O procedură în care un tub flexibil cu o cameră video la capăt (colonoscop) este introdus în colon pentru a examina întregul intestin gros și pentru a îndepărta eventualele polipi.
- Frecvență: La fiecare 10 ani, dar poate varia în funcție de recomandările medicului și de rezultatele anterioare.
- Ce implică: Similar cu colonoscopia, dar se examinează doar o porțiune mai mică a colonului, numită sigmoid.
- Frecvență: La fiecare 5 ani, deseori în combinație cu testarea scaunului pentru sânge ocult.
- Ce implică: Detectează modificări genetice asociate cu cancerul colorectal în mostrele de scaun.
- Frecvență: Variază în funcție de tipul de test; unele sunt recomandate la intervale de 1-3 ani.
- Ce implică: Scanare CT care furnizează imagini detaliate ale colonului și rectului (poate detecta prezența tumorilor pe colon, metastazelor sau a altor anomalii).
- Frecvență: La fiecare 5 ani.
- Screening-ul începe, de obicei, la vârsta de 50 de ani, dar poate varia în funcție de factorii de risc și recomandările medicului.
- Persoanele cu antecedente familiale sau alte riscuri pot începe screening-ul la o vârstă mai mică.
- Frecvența și tipul de screening pot varia în funcție de rezultatele anterioare și de recomandările medicului.
Este important să discutați cu medicul dumneavoastră pentru a determina planul de screening adecvat în funcție de istoricul medical și riscurile individuale. Screening-ul regulat joacă un rol esențial în prevenirea și detectarea precoce a cancerului colorectal.
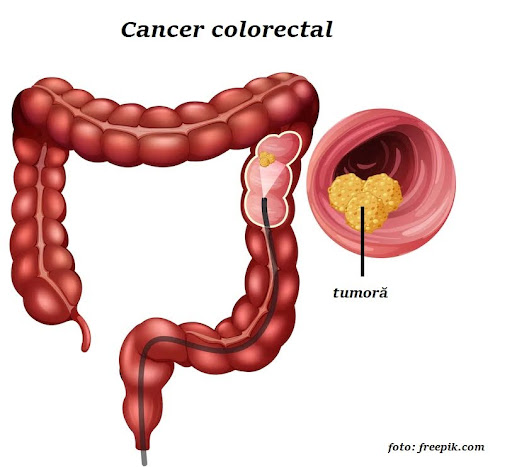
Diagnosticul cancerului colorectal implică mai multe etape și poate implica mai multe teste și proceduri pentru a confirma prezența bolii și pentru a evalua stadiul acesteia. Iată câteva aspecte ale procesului de diagnostic al cancerului colorectal:
- Medicul va efectua o examinare fizică și va discuta istoricul medical și simptomele pacientului.
- Va solicita informații despre antecedentele familiale și posibilele factori de risc.
- Analizele pentru colon pot include de sânge pot furniza informații despre starea generală a sănătății și pot include markeri tumorali specifici, cum ar fi CEA (antigenul carcinoembrionar).
- O procedură în care un tub subțire și flexibil cu o cameră video la capăt (colonoscop) este introdus în colon pentru a examina mucoasa colonului și rectului.
- Permite identificarea și prelevarea de mostre de țesut (biopsii) sau îndepărtarea polipilor.
- Prelevarea unei mostre mici de țesut pentru examen sub microscop pentru a determina dacă există celule canceroase.
- Biopsia poate fi efectuată în timpul colonoscopiei sau în timpul unei intervenții chirurgicale.
- Tomografie computerizată (CT) abdominală și pelviană pentru a evalua extinderea cancerului și implicațiile acestuia asupra altor organe.
- Imagistica prin rezonanță magnetică (RMN) pentru a obține imagini detaliate ale colonului și rectului.
- Ecografie abdominală pentru a evalua stadiul cancerului și implicațiile asupra ganglionilor limfatici.
- Poate fi utilizată pentru a evalua răspândirea cancerului și pentru a ghida tratamentul.
- Determinarea stadiului cancerului colorectal implică evaluarea mărimii tumorii, extinderea la ganglionii limfatici și prezența metastazelor la distanță.
- Stadiul ajută la planificarea tratamentului și oferă informații despre prognostic.
Diagnosticul complet și detaliat este esențial pentru a elabora un plan de tratament adecvat. Echipa medicală va colabora pentru a determina cel mai eficient mod de a aborda situația specifică a fiecărui pacient.
Cancerul colorectal, care include atât cancerul de colon, cât și cel de rect, este clasificat în funcție de stadiul său. Iată o scurtă prezentare a stadiilor cancerului colorectal:
- Celulele anormale sunt prezente numai în mucoasa colonului sau a rectului și nu au invadat straturile mai adânci.
- Tumora a crescut prin mucoasa colonului sau a rectului, ajungând la mușchiul de sub mucoasă, dar nu a afectat nodulii limfatici sau alte organe.
- Tumora a crescut prin stratul muscular al colonului sau rectului, dar nu a ajuns la nodulii limfatici sau alte organe.
- Cancerul a crescut prin stratul muscular al colonului sau rectului și a ajuns la cel puțin un nod limfatic, dar nu a afectat alte organe (cancerul de colon poate prezenta metastaze în acest stadiu).
- Cancerul s-a răspândit la distanță, afectând nodurile limfatice și alte organe, cum ar fi ficatul, plămânii sau alte părți ale corpului.
Stadiile III și IV sunt considerate stadii avansate ale cancerului colorectal, iar gestionarea lor implică adesea terapie țintită, chimioterapie, radioterapie și alte tratamente specializate. Importanța detectării precoce și a screening-ului regulat constă în identificarea bolii în stadiile incipiente, când tratamentul are șanse mai mari de succes. Consultarea cu un medic și urmarea recomandărilor de screening sunt esențiale pentru gestionarea cancerului colorectal.
Tratamentul cancerului colorectal depinde de stadiul bolii, localizarea tumorii, gradul de extindere și starea generală de sănătate a pacientului. Tratamentul colonului implică o abordare interdisciplinară, implicând mai mulți specialiști, poate include următoarele opțiuni de tratament:
- Rezecția tumorală: Îndepărtarea chirurgicală a tumorii și a țesutului din jur.
- Limfadenectomia: Îndepărtarea ganglionilor limfatici afectați.
- Colectomie: Îndepărtarea parțială sau totală a colonului.
- Chimioterapie adjuvantă: Administrarea de medicamente anticancer după intervenția chirurgicală pentru a distruge celulele canceroase rămase.
- Chimioterapie neoadjuvantă: Administrarea de medicamente înainte de intervenția chirurgicală pentru a micșora tumorile sau pentru a reduce riscul de recurență.
- Radioterapie adjuvantă: Utilizarea radiațiilor ionizante după intervenția chirurgicală.
- Radioterapie neoadjuvantă: Utilizarea radiațiilor înainte de intervenția chirurgicală pentru a micșora tumora.
- Radioterapie paliativă: Ameliorarea simptomelor și îmbunătățirea calității vieții în cazurile avansate.
- Medicamente care vizează anumite celule: Utilizate pentru a bloca anumite procese care permit creșterea și supraviețuirea celulelor canceroase.
- Terapia care stimulează sistemul imunitar: Poate fi utilizată pentru a ajuta sistemul imunitar să identifice și să distrugă celulele canceroase.
- Monitorizare constantă: Pentru a evalua răspunsul la tratament și pentru a detecta eventualele recurențe.
- Îngrijire paliativă: Oferirea de îngrijiri pentru ameliorarea simptomelor și îmbunătățirea calității vieții în cazurile avansate sau în fazele finale ale bolii.
Tratamentul poate implica o combinație de aceste opțiuni, iar deciziile sunt personalizate în funcție de fiecare caz. Este esențial ca pacienții să discute cu echipa medicală despre opțiunile de tratament, efectele secundare posibile și așteptările legate de rezultatele tratamentului.
Perioada post tratament pentru cancerul colorectal este crucială și implică monitorizarea, recuperarea și gestionarea potențialelor efecte secundare ale tratamentului. Iată câteva aspecte cheie ale perioadei post-tratament:
- Consultații regulate: Pacienții vor fi programați pentru consultații regulate cu echipa medicală pentru a monitoriza evoluția și a detecta o eventuală recidivă.
- Imagistică medicală: Pot fi efectuate teste de imagistică, cum ar fi tomografii sau scanări, pentru a evalua răspunsul la tratament și pentru a identifica orice semn de recurență.
- Suport medical: Pacienții pot primi suport medical pentru a gestiona eventualele efecte secundare ale tratamentului, cum ar fi oboseala, durerea, tulburările digestive sau modificările în greutate.
- Reabilitare și exerciții: În funcție de tipul de tratament, poate fi necesară reabilitarea fizică și reluarea treptată a activităților zilnice. Exercițiile fizice regulate pot contribui la refacerea forței și a energiei
- Consilierea și suportul emoțional: Pacienții pot beneficia de consiliere și suport emoțional pentru a face față aspectelor psihologice ale bolii și ale tratamentului.
- Consilierea nutrițională: În cazul în care tratamentul a avut un impact asupra alimentației sau greutății, pacienții pot beneficia de consiliere nutrițională pentru a menține o alimentație echilibrată și sănătoasă. Dieta în cancerul de colon operat poate juca un rol crucial în recuperarea postoperatorie și în menținerea unei stări de sănătate optime.
- Revenirea la activitățile cotidiene: Gradual, pacienții pot reveni la activitățile cotidiene, incluzând reintegrarea în muncă și socializarea.
- Evaluarea calității vieții: Este importantă evaluarea calității vieții pentru a se asigura că pacientul se bucură de o viață cât mai normală.
- Informarea continuă: Pacienții și familiile trebuie să fie informați continuu cu privire la orice schimbări în starea de sănătate și la planul de gestionare a eventualelor complicații.
- Participarea la grupuri de suport: Implicarea în grupuri de suport sau comunități poate oferi o rețea de suport și împărtășirea experiențelor cu alți pacienți.
Perioada post tratament este un proces continuu, iar echipa medicală va lucra împreună cu pacientul pentru a asigura o calitate optimă a vieții și pentru a preveni sau gestiona eventualele recurențe. Este important să se comunice deschis cu echipa medicală și să se caute suportul necesar pentru a face față tuturor aspectelor.
Material revizuit de dr Paula Toma si dr Georgiana Trofin
Locațiile noastre
Profesor Doctor Radioterapie
Medic Primar Oncologie Medicală
Șef Secție Radioterapie
Șef Secție Oncologie Medicală
