Cancerul de piele
Cancerul de Piele
- Schimbări în forma, culoarea sau dimensiunea unei alunițe existente.
- Apariția unei alunițe noi care are margini neregulate, culoare neuniformă sau dimensiuni crescute.
- Durere sau senzație de mâncărime în jurul unei alunițe.
- Leziuni roșii sau roz, care au cruste sau sângerări.
- Leziuni cutanate care nu se vindecă.
- Sângerare în jurul unei leziuni.
- Leziuni care se dezvoltă rapid.
- O pată sau pete mari, neuniform colorate, care apar mai ales pe față, gât și mâini.
* la cererea medicului oncolog
** pasii exacti de urmati de la momentul diagnosticului se decid NUMAI impreuna cu medicul oncolog, investigatiile suplimentare se fac doar la cererea acestuia
*** primul pas este sa mergeti catre medicul de familie pentru consult si recomandari
Cancerul de piele este o afecțiune caracterizată prin creșterea anormală și necontrolată a celulelor pielii. Aceasta poate afecta diferite straturi ale pielii și poate apărea în diverse forme.
- Carcinom bazocelular
- Carcinom spinocelular
- Carcinomul cu celule scuamoase (carcinom scuamos)
- Melanom
- Lentigo malignă
Originea : Se dezvoltă din celulele bazale ale epidermei, stratul inferior al pielii.Aspect clinic : Apare frecvent sub formă de noduli sau leziuni cu aspect perlat sau cu o suprafață cu aspect translucid. Poate avea o creștere lentă și rămâne, în general, localizat.Agresivitate : În general, are o tendință redusă de a se răspândi în alte părți ale corpului, dar poate afecta țesuturile locale în jurul leziunii.
Originea : Se dezvoltă din celulele scuamoase ale epidermei, stratul exterior al pielii.Aspect clinic : Apare sub formă de noduli sau plăci cu aspect scuamos, uneori cu o suprafață dureroasă. Poate avea o creștere mai rapidă decât carcinomul bazocelular și are un risc mai mare de răspândire locală și la ganglionii limfatici.Agresivitate : Poate fi mai agresiv decât carcinomul bazocelular și poate necesita tratament mai intensiv.
Originea : Deși termenul poate fi folosit adesea pentru a se referi la carcinomul spinocelular, într-un sens mai larg, se poate referi la orice tip de carcinom care se dezvoltă din celulele scuamoase.Aspect alinic : Similar cu carcinomul spinocelular, sub forma de noduli sau plăci cu aspect scuamos.Agresivitate : Agresivitatea poate varia în funcție de localizare și alte caracteristici ale leziunii.
Originea : Se dezvoltă din melanocite, celulele care produc pigmentul în piele.Aspect clinic : Poate apărea sub formă de alunițe cancerigene sau leziuni pigmentate, uneori cu margini neregulate sau culori neuniforme.Agresivitate : Melanomul poate fi agresiv și are un risc crescut de răspândire la distanță. Detectat și tratat timpuriu, prognosticul poate fi îmbunătățit.Subtipuri : melanomul superficial extins, melanomul nodular, melanomul lentiginos, melanomul acral-lentiginos, melanomul amelanotic, melanomul uveal, melanomul mucozal și melanomul nevomelanocitar.
Originea : Este o leziune pigmentată care se dezvoltă din celulele pigmentare ale pielii.Aspect clinic : Apare ca o pată mare, maro închis sau neagră, cu margini neregulate și o suprafață variabilă.Agresivitate : Lentigo malignă este considerată o formă precursoare a melanomului și poate evolua într-un melanom în timp.
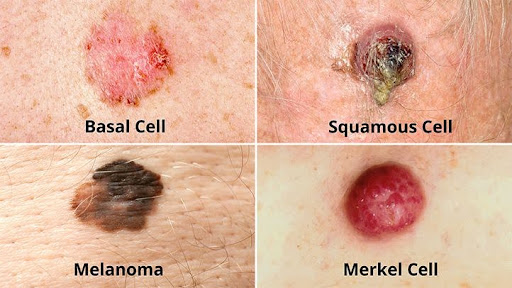 Localizare
Localizare
Cancerul de piele poate să apară în diverse zone ale corpului, iar riscul de dezvoltare a cancerului de piele poate fi influențat de expunerea la soare și de factorii genetici. Cele mai comune zone afectate de cancerul de piele includ:
- Fața: În special, zona nasului, obraji, frunte și urechi.
- Gâtul: Atât partea anterioară, cât și cea posterioară a gâtului.
- Scalpul: În special la persoanele cu păr subțire sau care au chelie.
- Umerii și brațele: Zonele expuse la soare, cum ar fi partea superioară a umerilor și brațelor.
- Spatele și toracele: Zonele expuse la soare, dar și zonele mai puțin vizibile.
- Mâinile: În special partea superioară a mâinilor și degetelor.
- Picioarele: În special partea inferioară a picioarelor și degetelor de la picioare, dar poate apărea și pe talpa piciorului.
- Toracele și abdomenul: În special pe pielea expusă la soare.
- Unghiile: Cancerul de piele poate apărea sub unghii sau în jurul acestora.
- Zonele genitale: În special la femei, zona genitală poate fi afectată de cancerul de piele.

Cancerul de piele poate fi influențat de o varietate de cauze și factori de risc. Cauzele cancerului de piele pot fi:
- Expunerea la soare: Stilul de viață care implică expunerea excesivă la soare, mai ales fără protecție solară adecvată, crește riscul de cancer de piele. Activități precum bronzatul excesiv și frecvent, sau lucratul la soare fără protecție, pot contribui la apariția leziunilor cutanate maligne.
- Lămpile de bronzare: Utilizarea frecventă a lămpilor de bronzare sau a altor surse artificiale de radiații ultraviolete poate crește riscul de melanom și alte tipuri de cancer de piele.
- Mediile cu expunere crescută la soare: Persoanele care trăiesc în zone cu expunere crescută la soare au un risc mai mare de a dezvolta cancer de piele. Acest lucru poate fi influențat de factori geografici și climatici.
- Fumatul: Fumatul nu este direct asociat cu cancerul de piele, dar există studii care sugerează o asociere între fumat și riscul crescut de melanom.
- Imunosupresia: Stilul de viață sau factorii de mediu care duc la slăbirea sistemului imunitar pot crește riscul de cancer de piele. Acest lucru include expunerea la infecții sau utilizarea medicamentelor imunosupresoare.
- Dieta: O dietă sănătoasă, bogată în antioxidanți și substanțe nutritive, poate ajuta la protejarea pielii împotriva daunelor cauzate de radicalii liberi. Pe de altă parte, o dietă bogată în grăsimi saturate sau deficitară în anumite nutrienți poate afecta sănătatea pielii.
- Poluarea: Mediile poluate pot contribui la afectarea pielii. Anumite substanțe chimice din poluare pot avea efecte adverse asupra sănătății pielii și pot crește riscul de cancer de piele.
- Stresul: Deși nu există o legătură directă dovedită, stresul cronic poate afecta sistemul imunitar și poate influența starea generală a sănătății pielii.
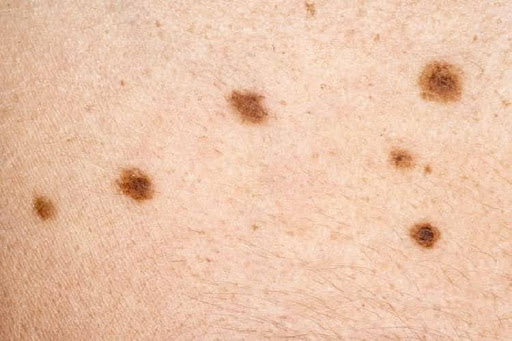
Simptomele cancerului de piele pot fi diverse și pot varia în funcție de tipul specific de cancer de piele. Cancerul de piele în faza de început poate să nu prezinte simptome evidente sau poate prezenta semne subtile.
- Schimbări în forma, culoarea sau dimensiunea unui nev pigmentar existent.
- Apariția unui nev pigmentar care are margini neregulate, culoare neuniformă sau dimensiuni crescute.
- Durere sau senzație de mâncărime în jurul unui nev pigmentar
- Leziune cutanată care nu se vindecă
- Leziuni roșii sau roz, cu o margine centrală înălțată și o porțiune centrală aplatizată.
- Ulcerații sau răni care nu se vindecă.
- Sângerare în jurul unei leziuni.
- Leziuni solide, roșii sau roz, cu cruste sau sângerări în centrul lor.
- Zone scuamoase sau cruste care pot sângera.
- Leziuni care se dezvoltă rapid.
- O pată mare, neuniform colorată, care apare mai ales pe față, gât și mâini.
- Margini neregulate și diverse nuanțe de culoare.
- Creștere a vascularizației (sângelui) în zona afectată.
- Schimbări în textura sau consistența pielii, cum ar fi îngroșarea, ulcerarea sau formarea de cruste.
- Modificări în părul din zona afectată.
- Senzație persistentă de mâncărime sau arsură în absența altor iritatori.
- Amorțeală în zona afectată.
- Schimbarea culorii aluniței.
- Schimbarea formei sau dimensiunii aluniței.
- Margini neregulate ale aluniței.
- Suprafața neregulată, aspră sau cu porțiuni scorojite.
- Sângerare inexplicabilă sau durere asociată cu alunița.
- Creșterea rapidă a aluniței.
- Mâncărime sau senzație de arsură în jurul aluniței.
- Modificarea aspectului suprafeței aluniței, cum ar fi pete negre sau ulcerații.
- Modificarea marginilor aluniței.
- Simptome inflamatorii, cum ar fi roșeață, umflare sau senzație de căldură în jurul aluniței.
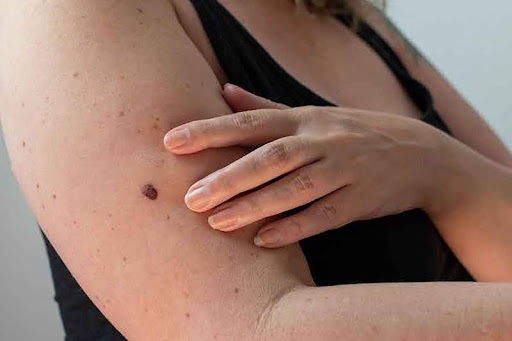
Screeningul pentru cancerul de piele este o practică medicală care implică examinarea regulată și sistematică a pielii pentru detectarea precoce a leziunilor cutanate suspecte sau a cancerului de piele. Scopul screeningului este de a identifica și trata cât mai devreme posibil eventualele tumori maligne sau leziuni precanceroase, ceea ce poate îmbunătăți prognosticul și opțiunile de tratament.
Există mai multe modalități de screening pentru cancerul de piele:
- Autoexaminarea cutanată: Persoanele sunt încurajate să își examineze regulat pielea pentru a observa schimbări suspecte în aspectul alunițelor, al petelor sau a altor leziuni cutanate. Observarea unor modificări precum schimbarea formei, culorii sau dimensiunii alunițelor, sângerarea, mâncărimea sau durerea pot fi semne de avertisment.
- Examinarea clinică a pielii: Medicul sau dermatologul poate efectua o examinare clinică a pielii în timpul unei vizite medicale regulate. Aceasta poate implica examinarea întregii suprafețe a pielii pentru a depista leziuni suspecte.
- Dermatoscopia: Acesta este un procedeu în care medicul folosește un instrument numit dermatoscop pentru a examina cu atenție leziunile cutanate. Dermatoscopia ajută la evaluarea detaliată a structurii și culorii leziunilor, permițând medicului să identifice mai precis caracteristicile suspecte.
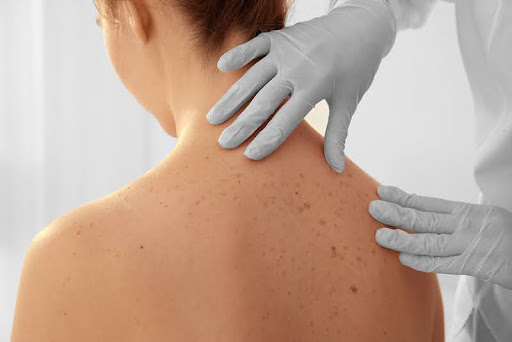
Detectarea cancerului de piele poate implica mai multe metode, iar un dermatolog poate utiliza mai multe tehnici pentru a evalua leziunile cutanate. Nu există un singur test de cancer de piele similar unui test de sânge, ci mai multe metode de diagnostic. Diagnosticul cancerului de piele implică adesea mai multe etape. Iată cum se desfășoară de obicei procesul de diagnostic:
Examinarea clinică : Medicul sau dermatologul va efectua o examinare fizică a pielii pentru a identifica leziunile suspecte. Vor fi examinate toate zonele pielii, inclusiv cele care nu prezintă semne evidente de cancer de piele.Dermatoscopia : Dermatoscopia este o tehnică care implică utilizarea unui instrument special numit dermatoscop pentru a examina cu atenție leziunile cutanate. Acest dispozitiv mărește imaginea și permite medicului să observe mai detaliat structurile pielii și să identifice caracteristicile suspecte.Biopsia : Dacă se găsesc leziuni sau schimbări suspecte, medicul poate decide să efectueze o biopsie. Acest procedeu implică prelevarea unei mici mostre de țesut din leziunea cutanată pentru a fi examinată sub microscop.Analiza histopatologică : Țesutul prelevat în urma biopsiei este trimis la laborator pentru analiză histopatologică. Un patolog examinează țesutul sub microscop pentru a evalua tipul de celule, gradul de malignitate și alte caracteristici care pot confirma diagnosticul de cancer de piele.Stadializarea și evaluarea bolii : Dacă diagnosticul de cancer de piele este confirmat, medicul poate decide să efectueze investigații suplimentare pentru a determina stadiul bolii și pentru a evalua dacă cancerul s-a răspândit la alte părți ale corpului. Acest proces de stadializare ajută la planificarea tratamentului și oferă informații despre prognostic.
- Stadiul I (melanom in situ): Tumoră primară mică, fără implicare a ganglionilor limfatici și fără metastaze la distanță.
- Stadiul II: Tumoră primară mai mare sau cu o extensie mai mare, dar fără implicare a ganglionilor limfatici și fără metastaze la distanță.
- Stadiul III: Tumoră primară de dimensiuni variabile, cu implicare a ganglionilor limfatici regionali, dar fără metastaze la distanță.
- Stadiul IV: Tumoră primară de dimensiuni variabile, cu sau fără implicare a ganglionilor limfatici, și cu metastaze la distanță (în acest stadiu cancerul de piele poate metastaza).
Tratamentul cancerului de piele depinde de tipul și stadiul cancerului, precum și de alte caracteristici individuale ale pacientului. Iată câteva opțiuni de tratament care pot fi considerate:
Chirurgia : Îndepărtarea chirurgicală a leziunii cutanate sau a tumorii poate fi o opțiune în stadiile incipiente ale cancerului de piele. Aceasta poate include excizia simplă sau excizia cu margini mai mari pentru a asigura îndepărtarea completă a celulelor canceroase.Radioterapia : Radioterapia implică utilizarea radiațiilor pentru a distruge celulele canceroase. Este utilizată adesea în combinație cu chirurgia sau în situațiile în care intervenția chirurgicală nu este posibilă sau completă.Terapie fotodinamică : Acest tratament implică aplicarea unei substanțe fotosensibile pe leziunile cutanate și expunerea ulterioară la o sursă de lumină care activează substanța și distruge celulele canceroase.Imunoterapia : Imunoterapia stimulează sistemul imunitar al pacientului pentru a lupta împotriva celulelor canceroase. Aceasta poate include administrarea de medicamente care întăresc răspunsul imunitar.Terapie țintită : Terapia țintită vizează specific anumite caracteristici moleculare sau proteine prezente în celulele canceroase (Ex. BRAF, NRAS, KIT). Aceasta poate fi o opțiune pentru anumite tipuri de cancer de piele, cum ar fi melanomul.Chimioterapie : Deși nu este adesea prima opțiune pentru cancerul de piele, chimioterapia poate fi utilizată în anumite cazuri, mai ales în cazul melanomului metastatic sau în situații în care alte tratamente nu sunt eficiente.Inhibitori B-raf : Pentru melanomul care prezintă mutații specifice ale genei BRAF, inhibitorii B-raf pot fi utilizați pentru a încetini creșterea celulelor canceroase.
Perioada post tratament pentru cancerul de piele poate implica o serie de aspecte, inclusiv urmărirea medicală, gestionarea efectelor secundare ale tratamentului, ajustarea la schimbările fizice și emoționale și adoptarea unui stil de viață sănătos. Iată câteva aspecte cheie care pot fi considerate în perioada post tratament:
Monitorizare : După finalizarea tratamentului, este important să vă angajați în urmărirea medicală regulată. Aceasta poate include vizite periodice la medic sau dermatolog pentru examinări clinice și teste de imagine, în funcție de caz.Autoexaminarea cutanată : Continuați să efectuați autoexaminări regulate ale pielii pentru a depista eventuale schimbări noi sau recidive timpurii.Gestionarea efectelor secundare : Dacă ați avut tratament cu efecte secundare, cum ar fi iritații cutanate, senzație de oboseală sau alte simptome, comunicați-le medicului dumneavoastră. Pot exista strategii și opțiuni pentru gestionarea acestor efecte secundare.Suport psihologic : Un diagnostic și tratament pentru cancer pot avea un impact emoțional semnificativ. Consultarea cu un consilier sau terapeut poate oferi sprijin în gestionarea aspectelor emoționale și poate ajuta la adaptarea la viața post tratament.Adoptarea unui stil de viață sănătos : Menținerea unui stil de viață sănătos este important pentru recuperare. Includeți o dietă echilibrată, exerciții fizice regulate și evitarea factorilor de risc, cum ar fi expunerea excesivă la soare.Protecție solară : Chiar și după tratament, este crucial să vă protejați pielea de expunerea excesivă la soare. Utilizați regulat creme de protecție solară, purtați haine de protecție și evitați expunerea la soare în orele de vârf.Participarea la grupuri de suport : Grupurile de suport pot oferi un mediu în care puteți împărtăși experiențele cu alți pacienți care au trecut prin situații similare.Evaluarea riscului de recidivă : În funcție de tipul și stadiul cancerului de piele, medicul dumneavoastră vă poate oferi informații despre riscul de recidivă și despre măsurile preventive sau tratamentul suplimentar, dacă este necesar.Tratarea semnelor : După tratamentul pentru cancerul de piele, este posibil să rămână semne pe piele, iar acestea pot varia în funcție de tipul și stadiul cancerului, precum și de metoda de tratament utilizată.
Locațiile noastre
Profesor Doctor Radioterapie
Medic Primar Oncologie Medicală
Șef Secție Radioterapie
Șef Secție Oncologie Medicală
