Procedura CBCT în radioterapie
Doresc sa aflu mai multe detalii
Radioterapia este o procedură extrem de larg răspândită și utilizată, cu aplicabilitate și succes terapeutic într-o multitudine de tipuri de neoplazii. În ultimul timp, în scopul îmbunătățirii modului de abordare a acesteia, s-a identificat posibilitatea de adăugare a beneficiilor procedurii CBCT în protocolul radioterapeutic.
Citește mai departe despre ce este radioterapia și cum este folosită în tratarea cancerului, ce este procedura CBCT și în ce constă, cum se pot îmbina aceste două proceduri pentru a obține efectul maxim dorit, precum și care este modul prin care acesta se obține.
Ce este radioterapia
Prin radioterapie se înțelege acea procedură terapeutică utilizată în scopul eliminării sau reducerii numărului celulelor tumorale.
Aceasta este recomandată în mai multe tipuri de neoplazii (ex: cancerul de sân, cancerul de prostată, cancerul colorectal) și poate fi realizată fie înaintea unei proceduri chirurgicale, ca neoadjuvant, fie în completarea acesteia, ca adjuvant. De asemenea, poate fi implementată ca unică modalitate de tratament sau poate fi asociată chimioterapiei.
Modul prin care se obține efectul radioterapiei se datorează utilizării razelor X (cel mai adesea) sau a altor tipuri de energie (ex: protoni). Indiferent de tipul de energie ales, acesta este responsabil de distr ugerea celulelor maligne, printr-un fascicul țintit asupra zonei de interes (cu ajutorul unui aparat special de radioterapie) sau prin intermediul brahiterapiei.
ugerea celulelor maligne, printr-un fascicul țintit asupra zonei de interes (cu ajutorul unui aparat special de radioterapie) sau prin intermediul brahiterapiei.
Câte ședințe de radioterapie se fac - protocol de tratament
Fiecare caz de cancer și fiecare pacient în parte prezintă caracteristici particulare. Astfel, tratamentul cancerului respectiv prin radioterapie va fi elaborat și pus în aplicare de către medicul radioterapeut (medicul calculează câte ședințe de radioterapie se fac). Astfel, numărul de ședințe de radioterapie poate diferi în funcție de aceste variabile. De asemenea, trebuie luat în considerare și rolul pe care îl joacă radioterapia în întreg protocolul terapeutic (de sine stătătoare, neoadjuvantă sau adjuvantă).
Este util de reținut faptul că ședințele de radioterapie sunt decontate de către CNAS (cât costă o ședință de radioterapie) în cadrul Spitalului OncoFort.
La cât timp după operație se face radioterapie
Pentru a putea maximiza efectul de înlăturare a celulelor tumorale prin intervenție chirurgicală, se recomandă ca radioterapia adjuvantă să fie începută cât mai curând, într-un interval de maximum cinci săptămâni.
Intervalele exacte pot varia în funcție de caz și de pacient, însă, în general, cu cât radioterapia este începută mai devreme față de momentul operației, cu atât rezultatele de obținere a remisiei și de creștere a supraviețuirii vor fi mai bune.
Ce este procedura CBCT

Procedura CBCT (Cone Beam CT) reprezintă o investigație imagistică, folosită în ultimii 20 de ani cu preponderență în domeniul stomatologiei. Aceasta a căpătat recent amploare în domeniul radioterapiei, datorită reducerii riscurilor determinate de poziționarea eronată a pacientului în cadrul ședințelor terapeutice.
Denumirea de Cone Beam CT provine de la modul în care aparatul emite fasciculul de raze (sub forma unui con) și captează imaginile pe un panou plan. Prin intermediul acestei modalități de captare, se poate obține o foarte bună vizualizare a structurilor de interes, în toate cele trei planuri (sagital, frontal și transversal).
Radioterapie și CBCT - cum se aplică (aparat radioterapie și CBCT)
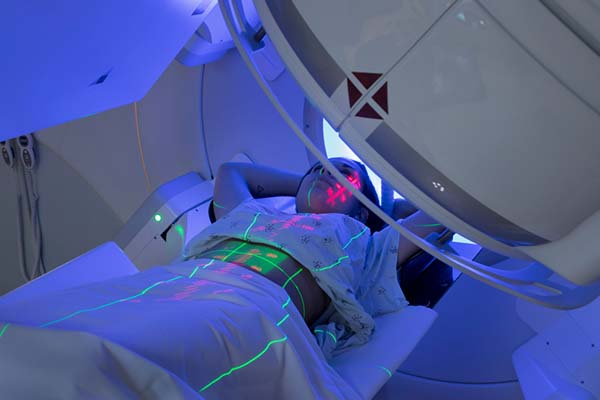
În radioterapie, calcularea corectă a dozelor necesare pentru atacarea celulelor tumorale este un pas esențial către obținerea succesului terapeutic.
Un alt pas la fel de important este reprezentat de calcularea corectă a dimensiunilor tumorii și a marginilor de siguranță, pentru direcționarea razelor doar către zona de interes.
În tot acest proces, există posibilitatea apariției unor erori de poziționare a pacientului și/sau de mișcare a tumorii (față de imagistica inițială), în cadrul ședințelor de radioterapie. Acest fapt atrage după sine scăderea preciziei cu care este țintită zona de interes și, astfel, se diminuează efectul terapeutic.
Întrucât simpla mărire a dozei de atac pentru a asigura efectul antitumoral, în ciuda posibilelor erori, nu este o metodă suficientă (și nici recomandată), s-a evaluat posibilitatea îmbunătățirii imagisticii, cu obținerea unor imagini precise a poziției tumorii, cât mai aproape de momentul ședințelor de radioterapie sau chiar pe parcursul acestora.
Prin urmare, tehnologia CBCT a început să capete amploare în domeniul radioterapiei, fiind implementată cu scopul de a ghida locul în care trebuie îndreptate fasciculele de raze. Această procedură poartă denumirea de IGRT (Image-Guided Radiotherapy).
Avantaje pentru persoanele care fac radioterapie prin CBCT
Scopul introducerii tehnologiei CBCT în protocolul radioterapiei a fost de a îmbunătăți efectul terapeutic generat de aceasta, de a crește cât mai mult posibil șansele unei remisii a cancerului, respectiv de a capta cât mai puțin din țesuturile sănătoase cu fasciculul de energie. Astfel, ghidajul imagistic oferit de procedura CBCT poate fi aplicat fie imediat înaintea ședinței de radioterapie, fie chiar în timpul acesteia.
Întrucât evidențierea limitelor structurii tumorale într-un mod cât mai precis este cheia administrării dozei radioterapeutice în cantitate suficientă și în întreaga profunzime a acestora, persoanele care beneficiază de ghidajul prin CBCT pot avea șanse mai mari de a se bucura de întreg beneficiul radioterapiei.
În plus, se consideră că nivelul de iradiere generat de procedura CBCT este de aproximativ 10 ori mai mic decât cel al unui CT obișnuit. Acest fapt se traduce prin posibilitatea unei expuneri mai îndelungate la aparatul de CBCT și a folosirii mai dese a acestuia pentru reevaluarea imagisticii tumorii, fără a crește șansele complicațiilor asociate unei astfel de expuneri.
După radioterapie (ce urmează)
În urma completării numărului stabilit de ședințe de radioterapie (adaptat la particularitățile fiecărui pacient în parte), este necesară o evaluare a rezultatului. Acesta este apreciat atât de medicul radioterapeut, cât și de medicul oncolog care se ocupă de cazul respectiv. Astfel, simpla parcurgere a ședințelor de radioterapie nu este suficientă, ci trebuie continuată monitorizarea efectului terapeutic obținut (după radioterapie ce urmează).
În acest mod, se poate aprecia dacă tumora a fost înlăturată complet, dacă există șansa unei recăderi (cu depistarea ei timpurie), precum și dacă evoluția pacientului este una favorabilă.
Statististici de remisie și de recidivă a cancerului în urma radioterapiei
Radioterapia, în special în prezența ghidajului CBCT, este apreciată ca fiind o metodă terapeutică foarte eficientă. Aceasta constituie adesea fie un tratament de primă intenție (de sine stătător), fie un bun neoadjuvant sau adjuvant (în asociere cu alte opțiuni terapeutice, precum intervenția chirurgicală și/sau chimioterapia).
Se consideră, astfel, că procentul de succes al radioterapiei se situează la cel puțin 27% și, de multe ori, chiar la peste 40% din numărul total de neoplazii tratate.
În cazul unor tipuri de neoplazii (ex: cancerul prostatic, de sân și cel colorectal), radioterapia este folosită ca adjuvant sau neoadjuvat. Aplicată în acest mod, radioterapia reduce semnificativ riscul recurențelor acestor cancere.
Cât despre alte neoplazii (ex: cel pulmonar sau de cap și gât), radioterapia poate constitui tratamentul de primă intenție (și de sine stătător) și, astfel, poate elimina complet necesitatea unei intervenții chirurgicale. Acest lucru, adesea, crește dorința pacienților de a primi tratament.
Cât despre neoplaziile în stadii avansate, unde abordarea terapeutică este mai mult îndreptată către paliație, radioterapia s-a dovedit și în acest caz extrem de eficientă. Prin intermediul radioterapiei, se poate obține o reducere semnificativă a simptomatologiei asociate prezenței tumorale, cu o rată de succes ce poate ajunge până la 75%.
Uneori, din nefericire, cancerul poate deveni rezistent la tratament sau poate recidiva. Lipsa succesului terapeutic și, implicit, rata de recidivă diferă în funcție de mai multe variabile:
-
Stadiul în care se afla cancerul în momentul aplicării tratamentului;
-
Modul în care radioterapia a fost implementată - de sine stătătoare vs ca adjuvant sau neoadjuvant;
-
Tipul de tumoră malignă (ex: recidiva în cazul cancerului de sân se situează pe la 10%).
Pe de altă parte, obținerea remisiei depinde și aici de tipul de neoplazie, de modul în care a fost aplicată radioterapia (aici poate influența și ghidajul CBCT), precum și de gradul de aderare la tratament (seriozitatea pacientului cu privire la frecventarea ședințelor).
Până la momentul actual, nu au fost elaborate statistici exacte despre modul în care implementarea ghidajului prin CBCT influențează procentul de recidivă tumorală. Totuși, se cunoaște faptul că această procedură îmbunătățește succesul terapeutic.
În concluzie, introducerea procedurii CBCT în domeniul radioterapiei constituie un adevărat progres în medicină, în general, dar mai ales în domeniile oncologiei și radioterapiei. Această metodă terapeutică nu numai că poate obține o îmbunătățire a efectului final al radioterapiei, ci poate căpăta o mai mare amploare pe viitor.
În cadrul Spitalului OncoFort, procedura CBCT se poate realiza pentru afecțiunile oncologice din zona ORL și pentru cancerul de prostată.




